Vừa qua, ê kíp phẫu thuật viên Bệnh Viện Nhi Thanh Hóa đã phẫu thuật thành công bước đầu cho b.é g.ái hơn 3 tháng t.uổi, u quái vùng cùng cụt kích thước 10×8 cm. Bệnh nhi được phát hiện có khối u vùng cùng cụt lúc thai 05 tháng.
Sáng ngày 20/11, thông tin từ bệnh viện Nhi Thanh Hóa cho biết, đơn vị vừa phẫu thuật thành công bước đầu cho b.é g.ái hơn 3 tháng t.uổi mắc u quái vùng cùng cụt kích thước 10×8 cm. Bệnh nhi được phát hiện có khối u vùng cùng cụt lúc thai 05 tháng. Sau khi sinh bé, gia đình thấy khối u ngày càng to lên nên rất lo lắng đưa bé đi khám và được chuyển lên Bệnh viện Nhi Thanh Hóa ngày 03/11/2020. Sau khi thăm khám lâm sàng, cận lâm sàng, bệnh nhi đã được chẩn đoán là u quái vùng cùng cụt type II.
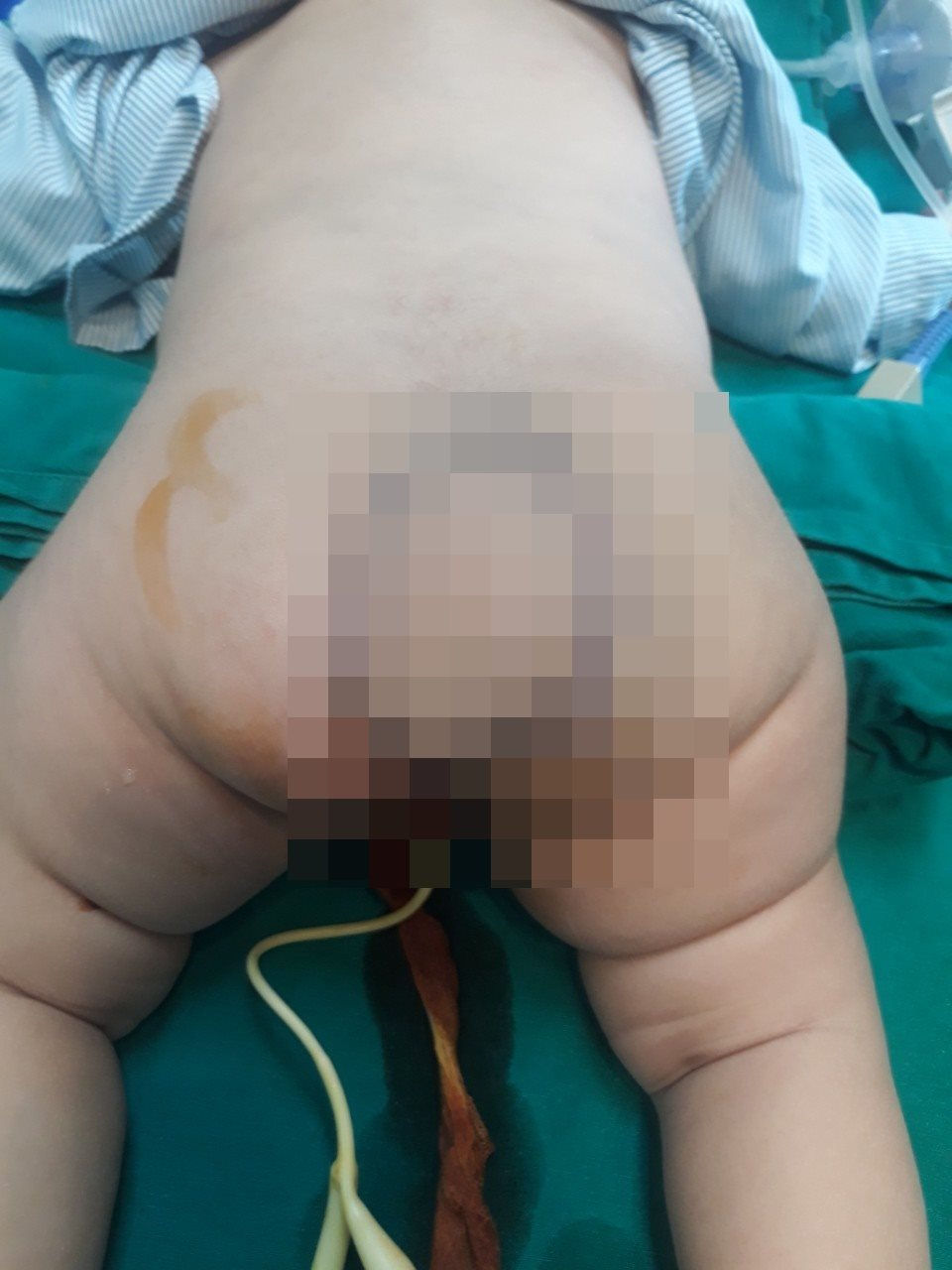
Hình ảnh khối u trước khi được phẫu thuật
Ca phẫu thuật tiến hành thành công với sự phối hợp nhịp nhàng giữa bác sĩ Dư Văn Nam – Khoa ngoại chấn thương cùng các bác sĩ phẫu thuật và gây mê đã e bóc trọn khối u to, nặng 400g, chứa các thành phần da, lông,… .
Hiện tại, bệnh nhi được hồi sức ổn định, vết mổ khô, đại tiểu tiện bình thường.
Theo Ths.Bs Lưu Đức Thọ – Trưởng khoa ngoại chấn thương chia sẻ, u quái cùng cụt (Teratoma vùng cụt) có tỷ lệ mắc 1:40 000 trẻ sinh sống, tỷ lệ nữ : nam khoảng 3:1. U có nguồn gốc từ tế bào phôi thai, phân thành 4 type I, II, III, IV dựa vào vị trí khối u (theo tiêu chuẩn của Đơn vị Phẫu thuật Hội Nhi khoa Mỹ – AAP). Nguy cơ ác tính giảm dần với phân loại tế bào u càng trưởng thành. Bệnh lý u quái có thể chẩn đoán t.iền sản bằng siêu âm hoặc MRI kỹ thuật cao giúp đ.ánh giá tiên lượng và chuẩn bị trước sinh cũng như hồi sức sau sinh. đề theo dõi chăm sóc sau mổ lâu dài gồm: nguy cơ u tái phát, yếu cơ chi dưới,… tuy nhiên vẫn có khả năng cải thiện khi bệnh nhân trưởng thành. Vì vậy cần được theo dõi định kỳ.
Với sự phát triển của kỹ thuật tiên tiến trong chẩn đoán hình ảnh học và sự hợp tác của các chuyên gia Nhi khoa đã mang đến nhiều hy vọng hơn cho các bé sơ sinh với bệnh lý u to, phức tạp.
Qua đây Ths.Bs Thọ cũng khuyến khích các thai phụ khám thai định kỳ nhằm phát hiện sớm các bệnh lý bẩm sinh để được can thiệp sớm hạn chế các biến chứng.
B.é t.rai mắc hội chứng thai ký sinh
Các bác sĩ kịp thời phẫu thuật lấy thai ký sinh giúp b.é t.rai hồi phục sức khỏe, cơ thể phát triển bình thường.
Ngày 10/11, thông tin từ Bệnh viện Nhi đồng 1 (TP.HCM), đơn vị này vừa phẫu thuật thành công cho trẻ sơ sinh mắc hội chứng “thai trong thai” hiếm gặp.
Khi còn trong bụng mẹ, b.é t.rai được chẩn đoán có khối u lớn trong ổ bụng. Sau khi chào đời tại Bệnh viện Từ Dũ (TP.HCM), nặng 3,2 kg, bé được chuyển đến Bệnh viện Nhi Đồng 1 điều trị tiếp.
Kết quả siêu âm và CT cho thấy ổ bụng của trẻ có khối hỗn hợp, nằm sau phúc mạc trái, kích thước 53×81 mm. Khối u to chèn ép các cơ quan nội tạng, thận lệch xuống vùng hố chậu, đẩy tụy ra trước, có mô mỡ, cột sống, hộp sọ, xương dài.
Dựa vào kết quả hình ảnh siêu âm kết hợp thăm khám lâm sàng, các bác sĩ chẩn đoán đây là trường hợp thai trong thai và chỉ định phẫu thuật cho bé.

B.é t.rai được bác sĩ phẫu thuật cắt khối u khi vừa tròn 13 ngày t.uổi. Ảnh: Bệnh viện cung cấp.
Khi bé được 13 ngày t.uổi, các bác sĩ quyết định đưa bệnh nhi lên bàn phẫu thuật. Trong lúc mổ, các bác sĩ gặp nhiều khó khăn do khối bướu to, nằm sát động mạch và tĩnh mạch chủ dưới. Nếu thao tác không chuẩn xác, mạch m.áu bị rách, trẻ có thể t.ử v.ong trên bàn mổ.
Trải qua 75 phút căng thẳng, ca mổ kết thúc. Các bác sĩ đã cắt trọn khối u dạng thai mà bé không cần phải truyền m.áu trong và sau mổ. Sau phẫu thuật 3 ngày, sức khỏe của bệnh nhi ổn định. Trẻ được chuyển ra nằm với mẹ.
Tật “thai trong thai” hay thai nhi trong bào thai (Fetus In Fetu) là bất thường sinh sản, khối mô giống như bào thai hình thành bên trong cơ thể.
Bất thường này được mô tả lần đầu vào năm 1808 bởi George William Young, tỷ lệ mắc bệnh 1/500.000 trẻ sơ sinh. Y văn thế giới ghi nhận hơn 100 trường hợp thai trong thai.
Không phải là tình trạng nguy hiểm c.hết người nhưng thai ký sinh có thể phát triển đủ lớn để gây biến chứng cho thai chủ. Khoảng 90% trường hợp “thai trong thai” được phát hiện lúc còn nhỏ và phẫu thuật trước khi gây biến chứng. Khi thai ký sinh được lấy ra, dù ở độ t.uổi nào, thai chủ sẽ hồi phục bình thường.
